El varicocele es una condición médica que se caracteriza por la dilatación de las venas dentro del escroto, específicamente en el cordón espermático, una estructura que transporta sangre hacia y desde los testículos. Esta afección puede afectar a hombres de diversas edades y es una de las causas más comunes de infertilidad masculina, ya que interfiere con la producción de espermatozoides y su calidad. Además de la infertilidad, el varicocele puede causar incomodidad, dolor o una sensación de pesadez en la zona testicular, afectando significativamente la calidad de vida.
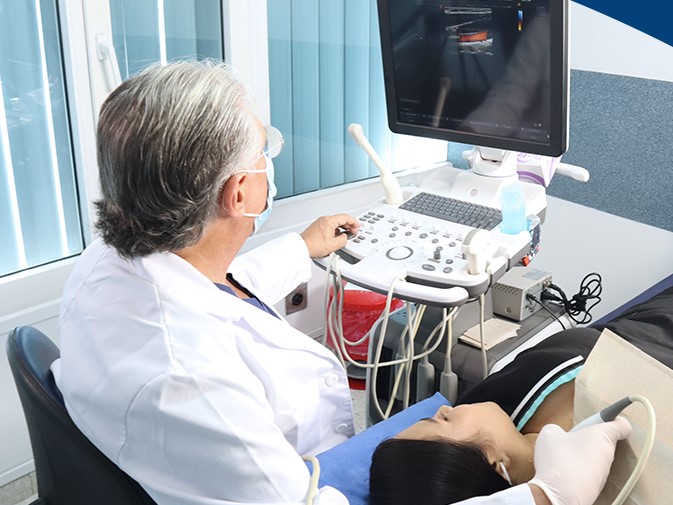
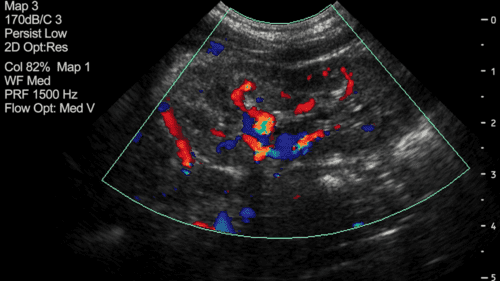
Para responder a la pregunta “¿Cómo saber si tengo varicocele?”, es fundamental conocer los síntomas específicos y realizar un diagnóstico preciso. A menudo, el varicocele es asintomático en sus etapas iniciales, pero en los casos más avanzados, puede presentar síntomas claros que requieren atención médica. La ecografía Doppler es el método diagnóstico más eficaz y no invasivo para esta condición. Este estudio permite visualizar el flujo sanguíneo en tiempo real, detectar dilataciones venosas y determinar la gravedad del varicocele, siendo una herramienta esencial en el proceso diagnóstico.
A lo largo de este blog, profundizaremos en cómo detectar el varicocele, sus causas, síntomas y tratamientos, y resaltaremos el papel de la ecografía Doppler como el estándar de oro en la evaluación y seguimiento de esta afección. Si alguna vez te has preguntado “¿Cómo saber si tengo varicocele?”, aquí encontrarás toda la información necesaria para comprender esta condición y cómo un diagnóstico oportuno puede mejorar tu salud y bienestar.
¿Qué es el varicocele?
El varicocele es una dilatación de las venas ubicadas en el interior del escroto, que rodean el cordón espermático y cumplen la función de drenar la sangre desde los testículos hacia el resto del cuerpo. Esta condición es similar a las venas varicosas que pueden aparecer en las piernas, ya que ambas ocurren cuando las válvulas dentro de las venas no funcionan correctamente, permitiendo que la sangre se acumule y las venas se expandan.
Aunque el varicocele puede desarrollarse en cualquier hombre, es más común en adolescentes y adultos jóvenes, especialmente en el lado izquierdo del escroto debido a factores anatómicos. La condición suele clasificarse en grados, que van desde leve hasta severo, en función de la visibilidad y el tamaño de las venas afectadas.
¿Cómo afecta el varicocele a la fertilidad?
Muchos hombres se preguntan “¿Cómo saber si tengo varicocele?” y en qué medida puede afectar su salud reproductiva. Estudios clínicos han demostrado que el varicocele puede influir negativamente en la producción de espermatozoides y en la calidad de estos, debido a que la acumulación de sangre en las venas dilatadas aumenta la temperatura alrededor de los testículos. Esta elevación de la temperatura altera el ambiente óptimo necesario para la producción de esperma de calidad, afectando factores como la movilidad, el conteo y la morfología espermática, lo cual puede derivar en infertilidad masculina.
Además de impactar la fertilidad, el varicocele puede causar molestias y dolor, especialmente cuando el hombre se encuentra de pie durante periodos prolongados o realiza actividades físicas. Aunque en algunos casos el varicocele es asintomático, es importante diagnosticarlo para prevenir complicaciones a largo plazo, especialmente en aquellos que buscan preservar su fertilidad.
La ecografía Doppler como herramienta esencial
La ecografía Doppler es el método de elección para evaluar y confirmar la presencia de un varicocele, ya que permite observar el flujo sanguíneo en las venas testiculares y medir la magnitud de la dilatación. Este tipo de ecografía es un procedimiento no invasivo y altamente efectivo, que utiliza ondas sonoras para crear imágenes detalladas de las venas y la dirección del flujo sanguíneo, permitiendo al especialista diagnosticar con precisión la gravedad del varicocele. Gracias a la ecografía Doppler, es posible establecer un diagnóstico temprano y preciso, lo cual es fundamental para definir el tratamiento adecuado y preservar la salud testicular y reproductiva.
Causas y factores de riesgo del varicocele
Comprender las causas y los factores de riesgo es esencial para responder a la pregunta “¿Cómo saber si tengo varicocele?”. Aunque la causa exacta del varicocele no se conoce completamente, se ha establecido que está relacionado con problemas en las válvulas de las venas testiculares. Estas válvulas funcionan para que la sangre fluya en una sola dirección, pero cuando no funcionan correctamente, permiten que la sangre regrese y se acumule en las venas del escroto, lo que provoca su dilatación.
Factores anatómicos y hereditarios
- Asimetría anatómica: La mayoría de los varicoceles se presentan en el lado izquierdo del escroto debido a que la vena espermática izquierda suele tener un recorrido más largo antes de drenar en la vena renal izquierda. Esta característica anatómica facilita el retorno de la sangre, especialmente si las válvulas venosas no funcionan de manera óptima.
- Factores genéticos: Tener antecedentes familiares de varices, incluyendo varicocele, puede aumentar el riesgo. Las características genéticas pueden predisponer a problemas de flujo sanguíneo y de válvulas venosas, incrementando las posibilidades de desarrollar esta condición.
Otros factores de riesgo
- Estilo de vida: Aunque no es una causa directa, ciertos hábitos pueden agravar el varicocele. Por ejemplo, el sedentarismo y la obesidad pueden aumentar la presión abdominal, lo cual podría contribuir a problemas en el retorno venoso y, por ende, a la formación del varicocele.
- Actividad física intensa: Los hombres que levantan pesas pesadas de manera regular o realizan actividades físicas que requieren esfuerzo intenso en la zona abdominal pueden tener un mayor riesgo de desarrollar varicocele debido a la presión adicional que afecta la circulación en el área testicular.
La importancia de la ecografía Doppler en la identificación de factores de riesgo
Para aquellos con factores de riesgo o antecedentes familiares, la ecografía Doppler es una herramienta útil no solo para el diagnóstico del varicocele, sino también para monitorear la salud venosa en la zona testicular. La ecografía Doppler permite al especialista detectar cambios en el flujo sanguíneo y la estructura de las venas de manera temprana, incluso antes de que aparezcan síntomas evidentes.
¿Cómo saber si tengo varicocele? Síntomas comunes
Una de las preguntas más frecuentes es “¿Cómo saber si tengo varicocele?”, ya que, en muchas ocasiones, esta condición puede ser asintomática o presentar síntomas leves. Sin embargo, cuando los síntomas están presentes, suelen ser fáciles de identificar y pueden impactar la calidad de vida y el bienestar general. A continuación, detallamos los síntomas más comunes del varicocele y cómo la ecografía Doppler es fundamental para confirmar su presencia.
Dolor o incomodidad en el área testicular
El dolor es uno de los primeros signos que muchos hombres notan. Esta molestia puede variar en intensidad y suele agravarse cuando la persona está de pie durante periodos prolongados o realiza actividades físicas que aumentan la presión abdominal. El dolor de varicocele generalmente se describe como una sensación de pesadez o incomodidad leve que empeora a lo largo del día y disminuye al estar en reposo o acostado.
Sensación de pesadez en el escroto
Muchos pacientes describen una sensación de pesadez o tirantez en el escroto, lo que puede resultar incómodo y afectar sus actividades diarias. Esta sensación de pesadez se debe a la acumulación de sangre en las venas dilatadas y, en casos más avanzados, puede estar acompañada de inflamación visible.
Cambio en el tamaño o apariencia de las venas
En casos más severos, las venas dilatadas pueden volverse visibles a simple vista o palpables al tacto, presentándose como un conjunto de venas abultadas en el escroto, a veces descritas como un "saco de gusanos". Este cambio es una señal clara de varicocele y suele ser una de las razones por las cuales los hombres buscan atención médica.
Impacto en la fertilidad
Aunque no es un síntoma directo, uno de los efectos más preocupantes del varicocele es su impacto en la fertilidad. La dilatación de las venas alrededor de los testículos aumenta la temperatura en el escroto, afectando la producción de espermatozoides y reduciendo su calidad. Los hombres que experimentan problemas para concebir suelen descubrir que tienen varicocele tras realizarse estudios de fertilidad, donde la ecografía Doppler confirma la presencia y gravedad de la condición.
¿Por qué es fundamental la ecografía Doppler en el diagnóstico del varicocele?
La ecografía Doppler es esencial para confirmar la presencia de varicocele y evaluar su severidad. Este estudio permite observar el flujo sanguíneo en tiempo real, detectando dilataciones venosas y midiendo el grado de reflujo de sangre, lo cual es imposible de diagnosticar solo a partir de los síntomas. La ecografía Doppler ofrece un diagnóstico detallado y preciso, que ayuda al especialista a recomendar el mejor tratamiento según el caso particular de cada paciente.
Impacto del varicocele en la salud y fertilidad
Para muchos hombres, una de las preocupaciones más significativas al preguntarse “¿Cómo saber si tengo varicocele?” es comprender los efectos que esta condición puede tener en la fertilidad y la salud general. El varicocele es una de las principales causas de infertilidad masculina, ya que interfiere directamente con la producción de espermatozoides. Además, puede impactar otros aspectos de la salud testicular.
Aspectos Clave del Varicocele
| Aspecto del Varicocele | Descripción |
|---|---|
| Aumento de la temperatura escrotal y su efecto en los espermatozoides | El varicocele afecta la circulación sanguínea en el escroto, lo que provoca un aumento de temperatura en los testículos. Los testículos están naturalmente situados fuera del cuerpo porque necesitan una temperatura más baja para la producción óptima de espermatozoides. Cuando esta temperatura se eleva, la calidad de los espermatozoides se ve afectada, lo cual puede manifestarse en problemas de movilidad, forma y conteo de espermatozoides, todos ellos factores importantes para la fertilidad masculina. |
| Reducción de la testosterona | Estudios clínicos han demostrado que el varicocele también puede afectar la producción de testosterona, la hormona masculina responsable de muchas funciones vitales, como el deseo sexual, la producción de espermatozoides y la energía en general. Cuando el varicocele no se trata, la disminución en los niveles de testosterona puede afectar la calidad de vida y la salud reproductiva. |
| Relación entre el varicocele y la infertilidad | Si bien no todos los hombres con varicocele experimentan infertilidad, un alto porcentaje de los hombres con problemas para concebir descubren que tienen varicocele. Esto se debe a que las alteraciones en la calidad de los espermatozoides provocadas por el varicocele suelen afectar las posibilidades de concepción. Para estos casos, la ecografía Doppler es fundamental, ya que permite evaluar la severidad de la condición y guiar al médico en la toma de decisiones sobre un tratamiento adecuado. |
| Otros efectos en la salud testicular | Además de afectar la fertilidad, el varicocele puede causar molestias crónicas, dolor, y en algunos casos, un encogimiento del testículo afectado, una condición conocida como "atrofia testicular". Esta pérdida de volumen testicular es resultado del flujo sanguíneo deficiente, que compromete la salud del tejido testicular. |
| La ecografía Doppler en la evaluación del impacto del varicocele | La ecografía Doppler es una herramienta esencial no solo para el diagnóstico inicial del varicocele, sino también para evaluar sus efectos en la salud testicular y la fertilidad. Al medir el flujo sanguíneo en el escroto, la ecografía Doppler ayuda a identificar cambios que puedan afectar la producción de testosterona y espermatozoides. Este tipo de evaluación es crucial para definir el plan de tratamiento y el seguimiento necesario para cada paciente. |
Diagnóstico de varicocele con ecografía Doppler
Para aquellos que se preguntan “¿Cómo saber si tengo varicocele?”, la ecografía Doppler es la respuesta clave. Este tipo de ecografía es el método diagnóstico más preciso y no invasivo para confirmar la presencia de un varicocele y evaluar su severidad. La ecografía Doppler utiliza ondas sonoras para crear imágenes detalladas de las venas testiculares y permite observar el flujo sanguíneo en tiempo real, lo que resulta esencial para identificar dilataciones venosas y reflujo de sangre en el escroto.
¿Cómo se realiza una ecografía Doppler para el varicocele?
El proceso es simple y cómodo para el paciente. Durante el examen, el especialista aplica un gel conductor en el escroto para facilitar el paso de las ondas sonoras y utiliza un dispositivo llamado transductor para obtener imágenes del flujo sanguíneo en las venas testiculares. La ecografía Doppler es indolora y rápida, proporcionando resultados detallados y precisos que permiten al médico observar cualquier anormalidad en las venas del cordón espermático.
¿Qué mide la ecografía Doppler en un diagnóstico de varicocele?
La ecografía Doppler mide varios aspectos esenciales en el diagnóstico de varicocele:
- Flujo sanguíneo: Este estudio permite ver la dirección y velocidad del flujo sanguíneo en las venas del escroto. Cuando hay reflujo, significa que la sangre fluye en sentido contrario debido a válvulas venosas deficientes, lo cual es un signo claro de varicocele.
- Dilatación venosa: La ecografía Doppler ayuda a identificar el grado de dilatación de las venas. En función de esta dilatación, el varicocele puede clasificarse en diferentes grados de severidad, desde leve hasta severo, lo cual permite planificar el tratamiento adecuado.
- Impacto en los tejidos circundantes: En casos de varicocele avanzado, este estudio puede detectar signos de daño en los tejidos circundantes, que podrían impactar la producción de testosterona y la fertilidad.
¿Por qué es fundamental un diagnóstico temprano con ecografía Doppler?
El diagnóstico temprano del varicocele a través de la ecografía Doppler es crucial por varias razones:
- Prevención de complicaciones: Detectar el varicocele en etapas tempranas permite tratarlo antes de que afecte la calidad del esperma o la producción de testosterona.
- Personalización del tratamiento: Con un diagnóstico preciso, el especialista puede recomendar un tratamiento que se ajuste al grado de varicocele, evitando intervenciones innecesarias y enfocándose en la salud a largo plazo del paciente.
- Monitoreo continuo: Para quienes presentan un varicocele leve que no requiere intervención inmediata, la ecografía Doppler permite un seguimiento constante para asegurar que la condición no empeore.
El rol de la ecografía Doppler en la detección de varicocele subclínico
Algunos hombres tienen un tipo de varicocele llamado subclínico, que es asintomático y difícil de detectar mediante examen físico. Sin embargo, este tipo de varicocele puede detectarse con precisión a través de la ecografía Doppler, ya que este estudio identifica alteraciones en el flujo sanguíneo que pueden pasar desapercibidas en un examen físico. Detectar un varicocele subclínico es importante, especialmente para hombres interesados en preservar su fertilidad o prevenir futuros problemas testiculares.
¿Cuándo se debe realizar una ecografía Doppler para el diagnóstico de varicocele?
Es recomendable realizar una ecografía Doppler si se experimentan síntomas como dolor testicular, pesadez en el escroto, infertilidad inexplicada o cambios en la apariencia de las venas testiculares. Un diagnóstico rápido y preciso es el primer paso para preservar la salud testicular y tomar medidas preventivas o correctivas según sea necesario.
¿Cuándo acudir al especialista?
Una de las preguntas más comunes que se hacen los hombres es “¿Cómo saber si tengo varicocele?” y en qué momento es necesario consultar a un especialista. Aunque el varicocele puede ser asintomático en sus primeras etapas, es importante acudir al médico si se presentan ciertos síntomas o condiciones que podrían indicar la necesidad de una evaluación y tratamiento. La consulta con un especialista, junto con una ecografía Doppler, puede ser determinante para un diagnóstico preciso y un plan de tratamiento adecuado.
Situaciones que indican la necesidad de una consulta médica
- Dolor persistente o recurrente en el escroto: Si experimentas dolor o molestias en el área testicular, especialmente cuando estás de pie o realizas actividades físicas, es recomendable consultar a un especialista. Aunque el dolor asociado con el varicocele suele ser leve, la incomodidad constante puede indicar un varicocele que ha progresado.
- Sensación de pesadez o inflamación en el escroto: La sensación de pesadez o hinchazón es uno de los síntomas más comunes del varicocele. Si sientes que esta sensación afecta tus actividades diarias, es un signo de que podrías necesitar una evaluación médica. El especialista evaluará el grado de varicocele y podrá realizar una ecografía Doppler para confirmar el diagnóstico.
- Problemas de fertilidad: El varicocele es una de las principales causas de infertilidad masculina, ya que afecta la producción y calidad de los espermatozoides. Si has intentado concebir sin éxito, es recomendable acudir a un especialista en salud reproductiva que realice un examen físico y una ecografía Doppler para determinar si el varicocele está afectando tu fertilidad.
- Cambios en la apariencia de las venas testiculares: Cuando el varicocele está en una fase avanzada, las venas del escroto pueden volverse más visibles y abultadas, creando un aspecto que se describe como "saco de gusanos". Si notas cambios visibles en la apariencia de tus venas, consulta a un médico para una evaluación.
- Atrofia testicular: La atrofia o reducción del tamaño testicular es una condición que puede ocurrir con el varicocele, debido al flujo sanguíneo deficiente en el área. Este problema puede influir en la salud general del testículo afectado, y si se presenta, es fundamental realizar una evaluación a través de una ecografía Doppler para confirmar la causa.

La importancia de una evaluación temprana con ecografía Doppler
La ecografía Doppler es una herramienta esencial para cualquier hombre que presente los síntomas anteriores o sospeche de un varicocele. Al evaluar el flujo sanguíneo y la dilatación de las venas, la ecografía Doppler proporciona una imagen clara de la condición, permitiendo al médico identificar el grado del varicocele y planificar el mejor curso de acción. Realizar una evaluación temprana puede prevenir complicaciones a largo plazo y mejorar las posibilidades de preservar la salud testicular y la fertilidad.
Consulta de seguimiento para casos de varicocele leve
En algunos casos, el varicocele puede no requerir tratamiento inmediato, especialmente si es leve y no causa molestias ni problemas de fertilidad. Sin embargo, es recomendable hacer consultas de seguimiento y realizar ecografías Doppler periódicas para monitorear la evolución de la condición. De esta manera, si el varicocele se agrava con el tiempo, el médico podrá tomar medidas preventivas y recomendar un tratamiento adecuado.
¿Se puede prevenir el varicocele?
El varicocele es una condición que afecta principalmente a hombres jóvenes y adultos, y aunque sus causas no están completamente definidas, existe una combinación de factores anatómicos y genéticos que contribuyen a su desarrollo. Dado que el varicocele es similar a las venas varicosas en las piernas, se forma debido a un mal funcionamiento de las válvulas venosas que impide el flujo sanguíneo adecuado en la zona testicular. Por esta razón, el varicocele no siempre es prevenible. Sin embargo, hay ciertas medidas que pueden ayudar a mantener la salud venosa y disminuir el riesgo de complicaciones.
| Consejo o Sección | Descripción |
|---|---|
| Evitar el sedentarismo | Permanecer sentado o de pie durante largos períodos puede aumentar la presión en las venas y dificultar el retorno venoso. Realizar actividad física regular, incluso en sesiones cortas de caminata o estiramiento, ayuda a mejorar la circulación y mantener una buena salud venosa. |
| Mantener un peso saludable | El exceso de peso puede aumentar la presión abdominal, lo cual podría afectar la circulación en la zona testicular. Llevar una alimentación equilibrada y mantener un peso saludable no solo es beneficioso para la salud general, sino que también reduce la carga sobre el sistema venoso. |
| Evitar el levantamiento excesivo de peso | El esfuerzo físico intenso y el levantamiento de pesas pesadas pueden ejercer presión en el área abdominal y en las venas testiculares, aumentando el riesgo de desarrollar problemas venosos. Si realizas ejercicios de levantamiento, es recomendable hacerlo bajo la guía de un entrenador y evitar el uso excesivo de peso que pueda afectar la circulación en el escroto. |
| Realizar chequeos preventivos con ecografía Doppler | Para aquellos con antecedentes familiares de varices o problemas de circulación, es útil realizar una evaluación preventiva mediante una ecografía Doppler. Este estudio permite observar el flujo sanguíneo en las venas testiculares y detectar cualquier alteración en una etapa temprana, antes de que se desarrollen síntomas de varicocele. La ecografía Doppler no solo es esencial en el diagnóstico, sino que también es una herramienta preventiva eficaz para quienes tienen predisposición a esta condición. |
| ¿Qué hacer si ya tengo varicocele? | Para aquellos que ya han sido diagnosticados con varicocele, adoptar un estilo de vida saludable puede ayudar a prevenir que la condición empeore. Además, es recomendable realizar chequeos periódicos con ecografía Doppler para monitorear la evolución del varicocele y detectar cualquier cambio en su severidad. Estos chequeos permiten al especialista tomar decisiones informadas sobre el tratamiento y asegurar que la condición no afecte la salud testicular a largo plazo. |
| La importancia de la ecografía Doppler en la prevención y monitoreo del varicocele | Aunque no siempre se puede evitar el desarrollo del varicocele, la ecografía Doppler es una herramienta invaluable para su prevención y seguimiento. Este tipo de estudio permite evaluar la función de las venas y medir la dilatación de manera precisa, lo que facilita la identificación de cualquier problema en sus etapas iniciales. Para quienes tienen factores de riesgo, realizar ecografías Doppler periódicas es una forma eficaz de prevenir complicaciones y de asegurar que el varicocele no avance. |
Tratamiento del varicocele
Cuando un hombre se pregunta “¿Cómo saber si tengo varicocele?” y recibe un diagnóstico confirmado mediante una ecografía Doppler, el siguiente paso es conocer las opciones de tratamiento. El tratamiento del varicocele depende de varios factores, como la gravedad de la condición, la presencia de síntomas y los posibles efectos en la fertilidad. Para algunos hombres, el varicocele puede no requerir tratamiento inmediato, especialmente si es leve y no causa molestias. Sin embargo, en los casos más severos o cuando el varicocele afecta la calidad de vida o la fertilidad, existen varios tratamientos disponibles para aliviar los síntomas y mejorar el flujo sanguíneo en la zona testicular.
Opciones de tratamiento para el varicocele
Observación y seguimiento con ecografía Doppler
Para los varicoceles leves o asintomáticos, el especialista puede recomendar un enfoque de “observación activa”. Esto significa que, en lugar de realizar un tratamiento inmediato, el paciente debe realizarse chequeos periódicos con ecografía Doppler para monitorear la evolución de la condición. Este enfoque permite identificar cualquier cambio en la dilatación venosa y evaluar si el varicocele progresa o comienza a causar molestias.
Medicamentos para el manejo del dolor
En los casos en que el varicocele cause molestias leves, el médico puede recomendar analgésicos de venta libre para reducir el dolor y la incomodidad. Aunque estos medicamentos no tratan la causa subyacente del varicocele, pueden proporcionar alivio temporal y permitir al paciente continuar con sus actividades diarias.
Embolización del varicocele
La embolización es un procedimiento mínimamente invasivo que consiste en bloquear el flujo sanguíneo hacia las venas dilatadas del varicocele. Durante el procedimiento, se introduce un catéter a través de una vena en la ingle o el cuello y, guiado por imágenes en tiempo real, se coloca una sustancia o espiral que obstruye las venas afectadas. Este procedimiento tiene una alta tasa de éxito y un tiempo de recuperación más corto que la cirugía, siendo una alternativa eficaz para quienes buscan una solución menos invasiva.
Cirugía de varicocelectomía
La varicocelectomía es el procedimiento quirúrgico más común para tratar el varicocele y puede realizarse a través de una incisión en la parte inferior del abdomen o mediante una técnica laparoscópica, que utiliza pequeñas incisiones y una cámara para guiar la operación. Durante la varicocelectomía, el cirujano liga las venas afectadas para desviar el flujo sanguíneo hacia venas sanas, lo cual reduce la presión en las venas dilatadas. Este procedimiento es muy efectivo para aliviar el dolor y mejorar la calidad de los espermatozoides en aquellos casos en que el varicocele afecta la fertilidad.
Microcirugía subinguinal
Este tipo de cirugía es una versión más precisa de la varicocelectomía, en la que se realiza una incisión pequeña en la zona de la ingle para ligar las venas afectadas, utilizando un microscopio quirúrgico para mayor precisión. La microcirugía subinguinal tiene una alta tasa de éxito y menores riesgos de complicaciones, como daño a las arterias o vasos linfáticos cercanos. Es una opción eficaz para hombres que buscan un tratamiento con menor tiempo de recuperación y menos riesgo de recaída.
La ecografía Doppler en el seguimiento postoperatorio del varicocele
La ecografía Doppler sigue siendo una herramienta clave después del tratamiento, ya que permite al médico monitorear el éxito del procedimiento y asegurar que el flujo sanguíneo se haya redirigido adecuadamente. Después de una embolización o cirugía, los chequeos regulares con ecografía Doppler son fundamentales para confirmar que el varicocele no se haya reproducido y que las venas testiculares estén sanas. Este tipo de monitoreo es especialmente importante para quienes buscan preservar su fertilidad, ya que permite evaluar los cambios en la calidad de los espermatozoides después del tratamiento.
¿Qué tratamiento es adecuado para mí?
La elección del tratamiento depende de cada caso individual y debe ser evaluada por un especialista. La ecografía Doppler juega un rol crucial en esta decisión, ya que permite al médico determinar el grado del varicocele y personalizar el tratamiento según las necesidades del paciente. Para aquellos con varicoceles leves, la observación puede ser suficiente, mientras que para quienes experimentan dolor intenso o problemas de fertilidad, la cirugía o la embolización son opciones recomendadas.
Cuidados y seguimiento después del diagnóstico de varicocele
Para aquellos que han sido diagnosticados con varicocele, el seguimiento y los cuidados postoperatorios son esenciales para mantener la salud testicular y asegurar la efectividad del tratamiento. Ya sea que el tratamiento haya sido una cirugía, una embolización o simplemente observación, es importante que el paciente realice chequeos regulares para monitorear la evolución de la condición.
Cuidados básicos después del tratamiento
- Reposo: Después de una cirugía o embolización, es recomendable que el paciente descanse y evite actividades intensas durante los primeros días para una correcta recuperación.
- Uso de analgésicos: Para manejar posibles molestias postoperatorias, el médico puede recomendar analgésicos leves. Es importante seguir las indicaciones médicas y evitar medicamentos sin supervisión profesional.
- Evitar el esfuerzo físico: Durante las primeras semanas tras el tratamiento, se recomienda evitar actividades que generen presión en el área abdominal, como levantar objetos pesados o realizar ejercicios intensos.
La ecografía Doppler en el seguimiento
La ecografía Doppler es fundamental en el seguimiento de pacientes con varicocele, ya que permite al especialista evaluar el flujo sanguíneo y la estructura de las venas para asegurar que el tratamiento ha sido efectivo. Los chequeos periódicos son especialmente importantes para quienes buscan preservar su fertilidad, ya que el Doppler permite observar mejoras en la calidad de los espermatozoides a medida que el flujo sanguíneo en el escroto se normaliza.
Monitoreo de síntomas
En caso de notar cualquier cambio, como dolor persistente o hinchazón en el escroto, es importante consultar al especialista. Estos síntomas pueden indicar la necesidad de un ajuste en el tratamiento o de realizar una nueva ecografía Doppler para descartar una posible recurrencia del varicocele.
El varicocele es una condición común que puede afectar la fertilidad y causar molestias. Si te preguntas “¿Cómo saber si tengo varicocele?”, la ecografía Doppler es la herramienta clave para un diagnóstico preciso. Existen opciones de tratamiento, desde observación hasta procedimientos como la embolización y cirugía, según la severidad y los síntomas. Consultar a un especialista y realizar chequeos regulares son pasos importantes para mantener la salud testicular y prevenir complicaciones.

Preguntas frecuentes sobre el varicocele
¿Cómo saber si tengo varicocele?
Los síntomas más comunes incluyen dolor testicular, sensación de pesadez en el escroto y venas abultadas. La mejor forma de confirmar el diagnóstico es mediante una ecografía Doppler, que permite observar el flujo sanguíneo y la dilatación de las venas.
¿El varicocele siempre causa dolor?
No necesariamente. En muchos casos, el varicocele es asintomático, especialmente en etapas tempranas. Sin embargo, si progresa, puede causar molestias o dolor leve a moderado
¿El varicocele afecta la fertilidad?
Sí, el varicocele puede impactar la fertilidad al elevar la temperatura en el escroto, lo cual afecta la producción y calidad de los espermatozoides. Es una de las principales causas de infertilidad masculina.
¿Es necesario operarse si tengo varicocele?
No siempre. Si el varicocele no causa molestias ni afecta la fertilidad, es posible que el médico solo recomiende observación y seguimiento. En casos de dolor o problemas de fertilidad, se puede considerar la cirugía o la embolización.
¿Qué tipos de tratamiento existen para el varicocele?
Los tratamientos incluyen la observación (en casos leves), la embolización (procedimiento no invasivo) y la varicocelectomía o microcirugía subinguinal, que consiste en ligar las venas afectadas.
¿La ecografía Doppler es dolorosa?
No, la ecografía Doppler es un procedimiento no invasivo y completamente indoloro. Utiliza ondas sonoras para crear imágenes de las venas testiculares y observar el flujo sanguíneo en tiempo real.
¿El varicocele puede desaparecer por sí solo?
No. El varicocele no desaparece por sí solo. Sin embargo, en algunos casos leves, puede permanecer sin causar síntomas ni progresar, lo cual solo requiere seguimiento.
¿Cuánto tiempo de recuperación se necesita después del tratamiento?
Depende del tipo de tratamiento. Para la embolización, la recuperación suele ser rápida y los pacientes pueden retomar actividades en pocos días. La cirugía, como la varicocelectomía, puede requerir de una a dos semanas de reposo.
¿Se puede prevenir el varicocele?
Dado que el varicocele está relacionado con factores anatómicos y genéticos, no siempre es posible prevenirlo. Sin embargo, mantener un estilo de vida activo y un peso saludable ayuda a reducir la presión en el área abdominal y a mejorar la salud venosa.
¿El varicocele puede regresar después del tratamiento?
En raras ocasiones, el varicocele puede reaparecer, especialmente si el tratamiento fue incompleto. El seguimiento con ecografía Doppler permite al médico monitorear la evolución y actuar rápidamente si hay signos de recurrencia.