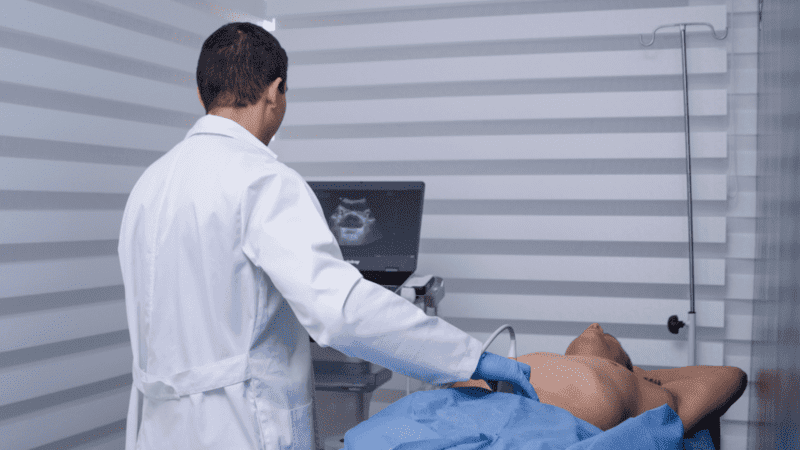
La enfermedad arterial periférica (EAP) es una condición que afecta la circulación sanguínea y puede pasar desapercibida en sus etapas iniciales, pero que, de no ser diagnosticada y tratada a tiempo, puede llevar a complicaciones graves. Muchas personas desconocen los factores de riesgo, los síntomas iniciales o las opciones de diagnóstico que permiten detectarla antes de que avance. Entre los métodos más efectivos se encuentra la ecografía doppler vascular, una herramienta clave para identificar esta enfermedad de manera precisa. En este artículo exploraremos qué es la enfermedad arterial periférica, cuáles son sus causas y cómo se puede diagnosticar eficazmente para prevenir sus consecuencias.
¿Qué es la enfermedad arterial periférica?
La enfermedad arterial periférica (EAP) es una afección crónica que afecta el sistema circulatorio, particularmente las arterias que llevan sangre a las extremidades, principalmente las piernas. Esta condición ocurre cuando las arterias se estrechan o bloquean debido a la acumulación de placas de grasa, colesterol y otras sustancias en sus paredes, un proceso conocido como aterosclerosis. Como resultado, el flujo sanguíneo hacia los músculos y tejidos periféricos se ve comprometido, lo que provoca dolor, debilidad y, en casos severos, complicaciones graves.
La EAP es un indicador temprano de enfermedad cardiovascular sistémica, ya que el proceso de aterosclerosis no se limita a las extremidades. Las personas con enfermedad arterial periférica tienen un mayor riesgo de sufrir eventos cardiovasculares mayores, como infartos de miocardio o accidentes cerebrovasculares. Por esta razón, su detección y manejo temprano son esenciales para prevenir complicaciones.
Factores de riesgo asociados con la enfermedad arterial periférica
Existen diversos factores que aumentan la probabilidad de desarrollar EAP, y estos se agrupan en dos categorías principales: hábitos de vida poco saludables y condiciones médicas preexistentes.
Hábitos de vida (tabaquismo, sedentarismo, dieta poco saludable)
Tabaquismo
El hábito de fumar es uno de los principales factores de riesgo para la EAP. Las toxinas presentes en los cigarrillos dañan las paredes arteriales, acelerando el proceso de aterosclerosis y reduciendo la capacidad de las arterias para transportar sangre de manera eficiente.
Sedentarismo
La falta de actividad física contribuye al desarrollo de la aterosclerosis, ya que promueve el aumento de peso, la resistencia a la insulina y la hipertensión arterial, todos factores relacionados con la EAP.
Dieta poco saludable
Consumir alimentos ricos en grasas saturadas, colesterol y carbohidratos refinados eleva los niveles de colesterol malo (LDL) y triglicéridos en la sangre, lo que favorece la formación de placas en las arterias.
Condiciones médicas preexistentes (diabetes, hipertensión, hipercolesterolemia)
Diabetes mellitus
Las personas con diabetes tienen un riesgo mayor de desarrollar enfermedad arterial periférica debido al daño crónico que esta enfermedad produce en los vasos sanguíneos y al aumento de la inflamación sistémica.
Hipertensión arterial
La presión arterial elevada daña las paredes arteriales, haciéndolas más susceptibles a la acumulación de placas y al estrechamiento de las arterias periféricas.
Hipercolesterolemia
Niveles altos de colesterol en sangre, especialmente del tipo LDL, aceleran la aterosclerosis y aumentan la probabilidad de bloqueo arterial.
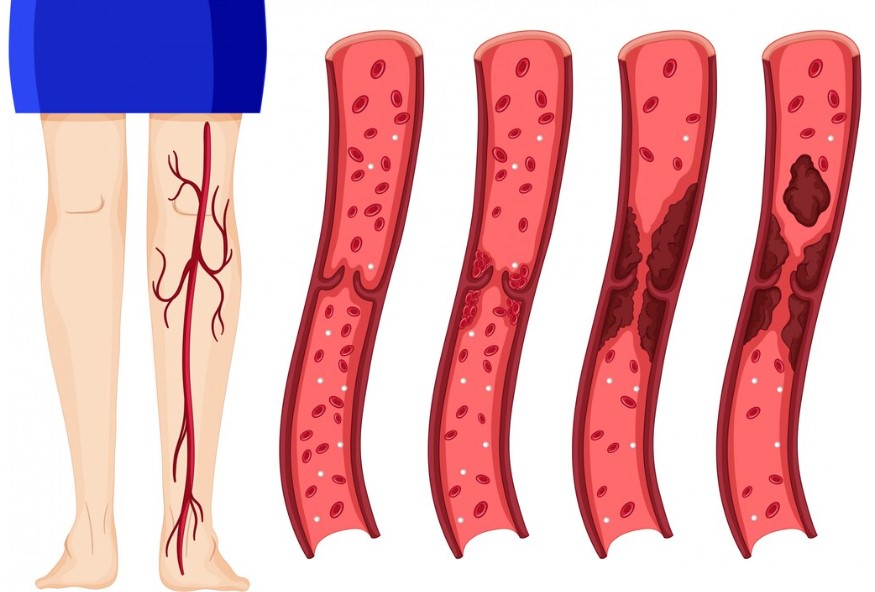
Síntomas comunes de la enfermedad arterial periférica
Los síntomas de la enfermedad arterial periférica pueden variar dependiendo de la gravedad del bloqueo arterial. Algunos signos iniciales pueden ser sutiles, pero en etapas avanzadas, los síntomas son más evidentes y debilitantes.
Dolor al caminar o claudicación intermitente
Uno de los síntomas más característicos de la EAP es la claudicación intermitente, un dolor o calambre muscular que aparece durante el ejercicio, como caminar, y desaparece con el descanso. Este dolor ocurre porque los músculos no reciben suficiente oxígeno debido a la reducción del flujo sanguíneo.
Cambios en la piel y heridas de difícil cicatrización
La reducción crónica del flujo sanguíneo afecta la salud de la piel y los tejidos. Esto puede manifestarse como piel pálida o azulada, frío en las extremidades y una mayor dificultad para que las heridas cicatricen. En casos severos, las lesiones pueden infectarse, agravando el problema.
Complicaciones graves: gangrena y amputaciones
Si no se trata a tiempo, la EAP puede evolucionar hacia complicaciones graves, como la gangrena, que es la muerte de tejido debido a la falta de riego sanguíneo. En casos extremos, esto puede requerir amputación para evitar la propagación de la infección y preservar la vida del paciente.
Importancia del diagnóstico temprano de la EAP
La detección precoz de la enfermedad arterial periférica (EAP) es fundamental para evitar su progresión y las complicaciones graves que pueden derivarse de esta condición. Un diagnóstico temprano reduce el riesgo de eventos cardiovasculares mayores y complicaciones irreversibles.
Impacto de la EAP en la calidad de vida
La EAP tiene un efecto en la calidad de vida de quienes la padecen, especialmente en etapas avanzadas. Los pacientes suelen experimentar dolor y limitaciones físicas que dificultan la realización de actividades cotidianas. La claudicación intermitente, caracterizada por dolor muscular al caminar, puede limitar la movilidad y reducir la independencia de los pacientes, afectando su bienestar físico y emocional.
A medida que la enfermedad progresa, los síntomas se intensifican, lo que puede llevar a una vida sedentaria y al aislamiento social debido a la incapacidad de participar en actividades recreativas o laborales. Además, las heridas crónicas y la aparición de úlceras pueden generar preocupación constante y costos adicionales en términos de atención médica.
Riesgos de no tratar la enfermedad a tiempo
Ignorar o retrasar el tratamiento de la EAP puede tener consecuencias graves y, en algunos casos, irreversibles. La reducción del flujo sanguíneo a las extremidades no tratada puede provocar las siguientes complicaciones:
- Progresión a isquemia crítica de las extremidades: Esta es una etapa avanzada de la EAP en la que la falta de oxígeno causa dolor en reposo, ulceraciones y, eventualmente, gangrena. Esta condición pone en peligro la extremidad afectada y requiere intervenciones urgentes.
- Riesgo elevado de amputación: Las etapas avanzadas de la EAP aumentan el riesgo de pérdida de extremidades debido al daño tisular irreversible y a la falta de opciones terapéuticas viables.
- Mayor riesgo cardiovascular: La enfermedad arterial periférica no tratada es un marcador de enfermedad aterosclerótica sistémica. Los pacientes tienen un mayor riesgo de sufrir ataques cardíacos, accidentes cerebrovasculares y muerte prematura.

Beneficios de un diagnóstico oportuno y tratamiento adecuado de la enfermedad arterial periférica
Un diagnóstico temprano de la EAP permite iniciar un tratamiento adecuado que puede mejorar la evolución de la enfermedad y, por ende, la vida del paciente. Entre los principales beneficios se encuentran:
Prevención de complicaciones graves
Detectar la EAP en sus etapas iniciales permite implementar estrategias para evitar su progresión hacia etapas avanzadas, como la isquemia crítica o la gangrena.
Mejor control de los síntomas
Con un manejo adecuado, los pacientes pueden experimentar una reducción del dolor y una mejora en su capacidad para realizar actividades físicas, lo que se traduce en una mayor independencia y bienestar general.
Reducción del riesgo cardiovascular
Al abordar la EAP como parte de un enfoque integral, se pueden controlar factores de riesgo como la hipertensión, la diabetes y el colesterol elevado, reduciendo así el riesgo de eventos cardiovasculares mayores.
Opciones de tratamiento menos invasivas
Un diagnóstico temprano permite emplear tratamientos menos agresivos, como cambios en el estilo de vida, medicación y procedimientos no quirúrgicos, evitando intervenciones mayores como la cirugía vascular.
Vida activa
Al prevenir complicaciones y aliviar los síntomas, los pacientes pueden disfrutar de sus actividades diarias y reducir el impacto emocional asociado a la enfermedad.
El diagnóstico temprano de la EAP, especialmente mediante técnicas avanzadas como el ecodoppler vascular, es una herramienta para mejorar los resultados clínicos y garantizar una atención eficaz. Luego de un buen diagnóstico es posible cambiar la trayectoria de esta enfermedad y mejorar la vida de los pacientes.
Cómo se detecta la enfermedad arterial periférica
La detección de la enfermedad arterial periférica (EAP) se basa en una combinación de métodos clínicos y tecnológicos diseñados para evaluar el flujo sanguíneo en las extremidades y determinar la presencia de obstrucciones arteriales.
Métodos de diagnóstico clínico inicial
Los primeros pasos para diagnosticar la EAP incluyen una evaluación detallada de los antecedentes médicos y un examen físico enfocado en identificar signos de insuficiencia arterial. Estos métodos básicos son esenciales para determinar la necesidad de pruebas más específicas.
Historia clínica y examen físico
La historia clínica y el examen físico constituyen la base del diagnóstico inicial. Durante esta evaluación, el médico recopila información clave sobre los síntomas y factores de riesgo del paciente, tales como:
- Síntomas: Se pregunta al paciente sobre la presencia de claudicación intermitente (dolor en las piernas al caminar que se alivia con el descanso), dolor en reposo, calambres musculares o heridas de lenta cicatrización.
- Factores de riesgo: Se indagan antecedentes de tabaquismo, diabetes, hipertensión, hipercolesterolemia y enfermedades cardiovasculares previas.
- Examen físico: El médico realiza una inspección y palpación de las extremidades en busca de signos de EAP, como piel fría, pérdida de vello, coloración anormal, heridas o úlceras. Además, se evalúan los pulsos periféricos en las arterias femorales, poplíteas, tibiales y dorsales del pie. Una disminución o ausencia de pulsos puede ser indicativa de obstrucción arterial.
Índice tobillo-brazo (ITB): qué es y cómo funciona
El índice tobillo-brazo (ITB) es una prueba no invasiva y sencilla que se utiliza ampliamente como herramienta de diagnóstico inicial para la EAP. Esta medición compara la presión arterial en los tobillos con la presión arterial en los brazos para determinar si hay una reducción del flujo sanguíneo en las extremidades inferiores.
Procedimiento del ITB:
Medición de la presión arterial
Se utiliza un manguito de presión arterial y un dispositivo doppler manual para medir la presión en las arterias del brazo (braquial) y las arterias del tobillo (tibial posterior y pedia dorsal).
Cálculo del índice
El valor del ITB se obtiene dividiendo la presión arterial sistólica en el tobillo por la presión arterial sistólica en el brazo. Los resultados se interpretan de la siguiente manera:
- ITB ≥ 1.0: Normal.
- ITB entre 0.91 y 0.99: Límite o leve reducción del flujo.
- ITB ≤ 0.90: Indicativo de EAP.
- ITB ≤ 0.40: Indica una obstrucción severa o isquemia crítica.
Uso del ecodoppler vascular para diagnosticar la EAP
El ecodoppler vascular es una herramienta esencial en el diagnóstico de la enfermedad arterial periférica (EAP), especialmente en casos en los que se requiere una evaluación detallada del flujo sanguíneo en las arterias periféricas. Este procedimiento combina ultrasonido y tecnología Doppler para proporcionar información precisa sobre la presencia, localización y severidad de las obstrucciones arteriales.
¿Qué es una ecografía doppler vascular?
La ecografía doppler vascular es un estudio no invasivo que utiliza ondas de ultrasonido para evaluar la circulación sanguínea en los vasos sanguíneos, incluyendo arterias y venas. A través de esta técnica, se pueden visualizar las arterias periféricas, medir el flujo sanguíneo y detectar anomalías como estrechamientos, bloqueos o placas ateroscleróticas.
Cómo funciona el ecodoppler en la detección de la EAP
El ecodoppler vascular combina dos técnicas principales para diagnosticar la EAP:
Imágenes bidimensionales por ultrasonido
Estas imágenes permiten observar la estructura de las arterias y detectar anomalías en las paredes vasculares, como placas de ateroma o calcificaciones.
Modo Doppler
Utiliza el efecto Doppler para medir la velocidad y dirección del flujo sanguíneo dentro de las arterias. Esto ayuda a identificar zonas de flujo reducido o turbulento, que son indicativas de obstrucción o estenosis.
Procedimiento
- Durante el examen, el médico coloca un transductor sobre la piel del paciente en la región de las arterias a evaluar (por ejemplo, las piernas).
- El transductor emite ondas de ultrasonido que rebotan en las células sanguíneas en movimiento, proporcionando información sobre la velocidad y dirección del flujo.
- Las áreas con flujo anormal o bloqueos se visualizan en tiempo real en una pantalla, lo que permite al médico identificar rápidamente las zonas afectadas.
Ventajas del ecodoppler frente a otros métodos de diagnóstico
El ecodoppler vascular presenta varias ventajas clave que lo convierten en una herramienta preferida para el diagnóstico de la EAP:
| Característica | Descripción |
|---|---|
| Sin dolor ni invasión |
|
| Resultados en tiempo real |
|
| Alta precisión en la localización |
|
En comparación con otros métodos, como la angiografía tradicional o la resonancia magnética, el ecodoppler ofrece una combinación ideal de seguridad, precisión y accesibilidad. Además, su capacidad para identificar problemas vasculares en etapas tempranas lo convierte en una herramienta invaluable para prevenir complicaciones graves y mejorar los resultados a largo plazo en pacientes con EAP.
Tratamiento y manejo de la enfermedad arterial periférica
El manejo de la enfermedad arterial periférica (EAP) se centra en aliviar los síntomas, detener la progresión de la enfermedad y prevenir complicaciones graves, como la isquemia crítica o la amputación. Existen múltiples enfoques terapéuticos que van desde cambios en el estilo de vida y medicamentos hasta intervenciones quirúrgicas avanzadas, dependiendo de la gravedad del caso y las necesidades individuales del paciente.
Opciones de tratamiento no quirúrgico para enfermedad arterial periférica
En etapas iniciales o moderadas de la EAP, los tratamientos no quirúrgicos son la primera línea de manejo, enfocados en controlar los factores de riesgo y mejorar la circulación.
Cambios en el estilo de vida
Dejar de fumar
El tabaquismo es uno de los principales factores de riesgo para la EAP. Abandonarlo mejora significativamente la circulación y reduce la progresión de la aterosclerosis.
Actividad física regular
Caminar es especialmente beneficioso para los pacientes con EAP. Programas supervisados de ejercicio pueden mejorar la capacidad funcional y reducir los síntomas de claudicación intermitente.
Dieta saludable
Adoptar una dieta rica en frutas, verduras, granos integrales y grasas saludables ayuda a controlar los niveles de colesterol, la presión arterial y el peso corporal, factores esenciales para el manejo de la EAP.
Control del peso
Mantener un peso adecuado alivia la presión sobre las extremidades y mejora el flujo sanguíneo.
Medicamentos para mejorar la circulación y controlar factores de riesgo
Antiplaquetarios
Medicamentos que reducen el riesgo de formación de coágulos mejoran la circulación y disminuyen el riesgo de eventos cardiovasculares.
Vasodilatadores
Ayudan a dilatar los vasos sanguíneos y mejorar el flujo sanguíneo en las extremidades.
Estatinas
Reducen los niveles de colesterol y estabilizan las placas de ateroma, disminuyendo el riesgo de progresión de la enfermedad.
Control de comorbilidades
Medicamentos para la hipertensión, la diabetes y otras condiciones médicas relacionadas son esenciales para prevenir el agravamiento de la EAP.
Opciones quirúrgicas y procedimientos avanzados
En casos graves, cuando los síntomas no mejoran con tratamientos conservadores o existe un riesgo alto de isquemia crítica, se recurre a procedimientos quirúrgicos y avanzados.
Angioplastia y colocación de stents
La angioplastia es un procedimiento mínimamente invasivo que se utiliza para abrir arterias estrechas u obstruidas, mejorando el flujo sanguíneo. Este procedimiento es ideal para pacientes con lesiones localizadas y tiempos de recuperación cortos. El procedimiento incluye los siguientes pasos:
- Inserción de un catéter: Se introduce un catéter con un balón en la arteria afectada a través de una pequeña incisión.
- Inflado del balón: El balón se infla en el sitio de la obstrucción, expandiendo la arteria y restaurando el flujo sanguíneo.
- Colocación de un stent: En muchos casos, se inserta un stent (un pequeño tubo metálico) para mantener la arteria abierta y prevenir una nueva obstrucción.
Cirugía de bypass vascular
El bypass vascular es una cirugía mayor que se utiliza en casos más severos o cuando las arterias están demasiado dañadas para ser tratadas con angioplastia. El bypass es altamente efectivo para mejorar la circulación y la calidad de vida en pacientes con EAP avanzada. En este procedimiento se da la:
- Creación de una ruta alternativa: Se utiliza un vaso sanguíneo del propio paciente (injerto) o un material sintético para redirigir el flujo sanguíneo alrededor de la arteria bloqueada.
- Restauración del flujo: Este nuevo "puente" permite que la sangre alcance las áreas afectadas, aliviando los síntomas y previniendo complicaciones como la gangrena.
Prevención de la enfermedad arterial periférica
La prevención de la enfermedad arterial periférica (EAP) es esencial para evitar el desarrollo de esta condición y sus complicaciones graves. Dado que la EAP está estrechamente vinculada a factores de riesgo modificables, adoptar hábitos de vida saludables y mantener un control riguroso de las enfermedades subyacentes son las mejores estrategias para proteger la salud vascular.
Consejos para evitar el desarrollo de la EAP
Adoptar medidas preventivas puede reducir el riesgo de desarrollar EAP, mejorar la salud general y disminuir el impacto de otros problemas cardiovasculares asociados.
Mantener un peso saludable
El exceso de peso contribuye al desarrollo de la aterosclerosis, ya que está asociado con niveles elevados de colesterol, presión arterial alta y resistencia a la insulina. Para mantener un peso adecuado:
- Adopte una dieta equilibrada rica en frutas, verduras, granos integrales y proteínas magras.
- Evite alimentos procesados, ricos en azúcares y grasas saturadas.
- Controle su peso regularmente y busque orientación profesional en caso de necesitar apoyo para perder peso.
Controlar enfermedades crónicas como diabetes e hipertensión
La diabetes y la hipertensión son dos de los principales factores de riesgo para la EAP. Un manejo adecuado de estas enfermedades ayuda a prevenir daños en los vasos sanguíneos:
Diabetes
Mantenga niveles óptimos de glucosa en sangre mediante dieta, ejercicio y medicamentos según lo indicado por su médico.
Hipertensión arterial
Controle su presión arterial mediante hábitos saludables, medicamentos si es necesario, y chequeos regulares.
Un seguimiento médico constante y una adherencia estricta a los tratamientos son fundamentales para minimizar el impacto de estas condiciones en la salud vascular.
Evitar el tabaquismo y moderar el consumo de alcohol
- Evitar el tabaquismo: El tabaquismo daña directamente las arterias, favoreciendo la acumulación de placas de ateroma y acelerando la progresión de la EAP. Dejar de fumar mejora la circulación y reduce el riesgo de complicaciones cardiovasculares.
- Moderar el consumo de alcohol: Si bien un consumo moderado de alcohol puede ser beneficioso en ciertos contextos, el abuso de esta sustancia está asociado con hipertensión y otros problemas cardiovasculares. Limítese a las cantidades recomendadas (no más de una bebida al día para mujeres y dos para hombres).
Realizar actividad física regularmente
La actividad física mejora la circulación, fortalece el corazón y ayuda a controlar los factores de riesgo relacionados con la EAP, como la hipertensión, la obesidad y los niveles elevados de colesterol. Para obtener los mayores beneficios:
- Caminar: Realice caminatas regulares, ya que esta actividad es especialmente útil para mejorar el flujo sanguíneo en las extremidades inferiores.
- Ejercicio aeróbico: Dedique al menos 150 minutos a la semana a actividades como nadar, andar en bicicleta o trotar.
- Ejercicios de resistencia: Incluya ejercicios de fuerza para fortalecer los músculos y mejorar la función cardiovascular.
Consulte a un médico antes de comenzar un programa de ejercicio si tiene factores de riesgo o una condición médica previa.

La importancia de un diagnóstico eficaz con ecodoppler vascular
La enfermedad arterial periférica (EAP) es una condición que, si no se detecta y trata a tiempo, puede tener consecuencias graves para la vida y la salud cardiovascular en general. En este contexto, la ecografía Doppler emerge como una herramienta esencial para el diagnóstico preciso, ya que permite identificar tempranamente los problemas en las arterias y ofrece información detallada para planificar un tratamiento efectivo.
Cómo el ecodoppler puede marcar la diferencia en el tratamiento de la enfermedad arterial periférica
La ecografía Doppler ofrece ventajas clave que lo convierten en un método de referencia para el diagnóstico de la enfermedad arterial periférica:
Detección temprana y precisa
El ecodoppler permite identificar incluso obstrucciones menores en las arterias, lo que facilita la intervención en las etapas iniciales de la enfermedad y reduce el riesgo de progresión.
Evaluación no invasiva y segura
A diferencia de otros métodos diagnósticos, como la angiografía, el ecodoppler no requiere procedimientos invasivos ni el uso de contrastes, lo que lo hace accesible y seguro para una amplia variedad de pacientes.
Guía para un tratamiento personalizado
Al proporcionar información detallada sobre la localización y severidad de las obstrucciones, el ecodoppler ayuda a los médicos a elegir la mejor estrategia de tratamiento, ya sea conservadora, farmacológica o quirúrgica.
La capacidad del ecodoppler para brindar resultados en tiempo real y de alta precisión lo convierte en una herramienta imprescindible para mejorar el pronóstico de los pacientes con EAP, permitiendo una atención médica oportuna y efectiva.
Agenda una ecografía especializada en Bogotá para detectar la enfermedad arterial periférica
Si presenta síntomas de enfermedad arterial periférica, como dolor al caminar, heridas de difícil cicatrización o frío constante en las extremidades, es importante realizar un diagnóstico temprano. En nuestro laboratorio en Bogotá, contamos con tecnología de última generación para realizar ecografías Doppler vasculares, garantizando un análisis preciso y confiable de su salud arterial.
Nuestros especialistas están capacitados para ofrecerle un diagnóstico detallado y asesorarlo en el manejo adecuado de su condición. No espere a que los síntomas avancen. Programe su ecografía doppler vascular hoy mismo. La detección oportuna de la EAP puede marcar la diferencia entre controlar la enfermedad y enfrentar complicaciones graves.
Preguntas frecuentes sobre qué es la enfermedad arterial periférica
¿Qué es la enfermedad arterial periférica y cómo afecta al cuerpo?
La enfermedad arterial periférica (EAP) es una condición que ocurre cuando las arterias periféricas, principalmente las de las piernas, se estrechan o bloquean debido a la acumulación de placas de grasa (aterosclerosis). Esto limita el flujo sanguíneo, provocando síntomas como dolor, calambres musculares y en casos graves, gangrena o amputación.
¿Qué es la enfermedad arterial periférica y cuáles son sus principales causas?
La EAP es causada principalmente por la aterosclerosis, que se desarrolla debido a factores como el tabaquismo, el colesterol alto, la hipertensión, la diabetes y un estilo de vida sedentario. Estos factores dañan las paredes arteriales y favorecen la acumulación de placas.
¿Qué es la enfermedad arterial periférica y qué síntomas se deben vigilar?
Los síntomas incluyen dolor o calambres en las piernas al caminar (claudicación intermitente), piel fría o pálida en las extremidades, heridas que no cicatrizan, pérdida de vello y, en casos avanzados, dolor en reposo o gangrena.
¿Qué es la enfermedad arterial periférica y por qué es importante detectarla temprano?
Detectar la EAP de forma temprana permite evitar complicaciones graves, como la isquemia crítica o amputaciones, y reduce el riesgo de enfermedades cardiovasculares mayores como infartos y accidentes cerebrovasculares.
¿Qué es la enfermedad arterial periférica y qué relación tiene con otras enfermedades cardiovasculares?
La EAP está estrechamente relacionada con la enfermedad cardiovascular sistémica, ya que la aterosclerosis afecta tanto a las arterias periféricas como a las coronarias. Por ello, los pacientes con EAP tienen un mayor riesgo de sufrir infartos o accidentes cerebrovasculares.
¿Qué es la enfermedad arterial periférica y quiénes tienen mayor riesgo de padecerla?
Las personas mayores de 50 años, fumadores, diabéticos, hipertensos o con colesterol elevado tienen un mayor riesgo de desarrollar EAP. También es más común en quienes tienen antecedentes familiares de enfermedades cardiovasculares.
¿Qué es la enfermedad arterial periférica y cómo se puede diagnosticar de manera no invasiva?
El diagnóstico no invasivo incluye la historia clínica, el índice tobillo-brazo (ITB) y el ecodoppler vascular. Estas pruebas permiten evaluar el flujo sanguíneo en las extremidades de forma segura y sin dolor.
¿Qué es la enfermedad arterial periférica y qué complicaciones pueden surgir si no se trata?
Sin tratamiento, la EAP puede progresar a isquemia crítica, infecciones graves, gangrena y amputaciones. Además, aumenta significativamente el riesgo de eventos cardiovasculares graves como infartos y accidentes cerebrovasculares.
¿Qué es la enfermedad arterial periférica y cómo se puede prevenir?
La prevención se basa en adoptar un estilo de vida saludable: dejar de fumar, mantener un peso adecuado, realizar actividad física regularmente y controlar enfermedades crónicas como diabetes, hipertensión y colesterol alto.
¿Qué es la enfermedad arterial periférica y cuáles son las opciones de tratamiento disponibles?
El tratamiento incluye cambios en el estilo de vida, medicamentos para mejorar la circulación y controlar factores de riesgo, y en casos graves, procedimientos como angioplastia, colocación de stents o cirugía de bypass vascular.
¿Es diferente una ecografía testicular con transductor?
Una Ecografía testicular con transductor simplemente se refiere al uso del dispositivo manual (transductor) que se utiliza en todos los exámenes de ecografía para enviar y recibir ondas sonoras. La diferencia principal radica en la frecuencia del transductor, que puede variar para mejorar la calidad de imagen según sea necesario.